Содержание:
- Виды патологий
- Топографическое расположение
- Причины возникновения
- Клиническая картина
- Течение заболевания при обострениях
- Симптомы межпозвонковых грыж поясничного отдела
- Симптомы межпозвонковых грыж шейного отдела
- Симптомы межпозвонковых грыж грудного отдела
- Дископатия на рентгенограмме и МРТ
Признаки грыжи позвоночника возникают при возрастании нагрузки на двигательный сегмент. Происходит активизация осмотического процесса, в результате студенистое ядро усиленно впитывает жидкость из позвонков, повышается внутридисковое давление, диск приобретает большую упругость.
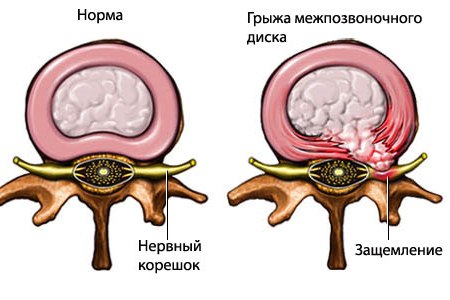
Грыжа межпозвонкового диска – это выпячивание его структур за пределы позвонков.
Межпозвонковый диск состоит из студенистого ядра, окружённого жёстким фиброзным кольцом и покрытого сверху и снизу гиалиновыми и замыкательными пластинками. Фиброзное кольцо и замыкательные пластинки фиксированы к смежным позвонкам, диск дополнительно удерживается передней и задней продольной связкой. В норме фиброзное кольцо находится в пределах тел смежных позвонков. Давление на фиброзное кольцо в здоровом диске распределяется равномерно. Питание диска взрослого человека также осуществляется посредством диффузии.
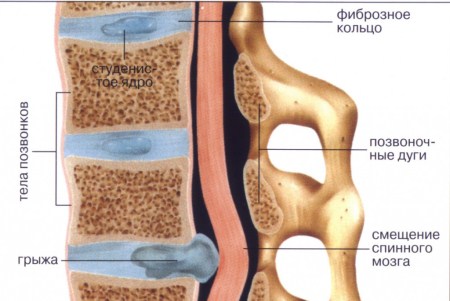
Грыжи межпозвонковых дисков — наиболее распространенные и тяжелые проявления остеохондроза позвоночника
Смежные позвонки соединены как дисками, так и межпозвоночными суставами. Такой комплекс из двух позвонков представляет двигательный сегмент, естественным амортизатором которого является межпозвонковый диск.
Виды патологий и стадии формирования
Выпячивание диска может происходить в двигательных сегментах любого отдела позвоночника – поясничного, шейного, грудного. Грыжи можно классифицировать по степени повреждения структур и размеру дефекта, по степени сохранения связи с диском, по топографическому расположению.
Грыжа диска может представлять собой образование от небольшого выбухания фиброзного кольца до выпавшего в позвоночный канал фрагмента студенистого ядра:
- пролабирование диска – выбухание за пределы позвонков фиброзного кольца без деформации студенистого ядра;
- протрузия диска – выпячивание повреждённого фиброзного кольца с частью студенистого ядра;
- экструзия диска – выпячивание студенистого ядра за пределы фиброзного кольца в связи с разрывом стенки кольца;
- секвестрация диска – выпадение фрагментов студенистого ядра в позвоночный канал через разрыв задней продольной связки. В этом случае фрагмент может полностью терять связь с диском и свободно перемещаться в эпидуральном и даже интрадуральном пространстве – такая грыжа называется мигрирующей.
Также грыжа диска может быть перемежающейся, если студенистое ядро выбухает в результате воздействия на двигательный сегмент, а после окончания воздействия возвращается на своё место.
Чаще всего встречаются грыжи на стадии протрузии диска. Экструзия и секвестрация наступают реже и связаны, чаще, с травмами или тяжелой физической нагрузкой.
Топографическое расположение
В зависимости от локализации в поперечной проекции виды грыж бывают следующие.
Заднебоковые, которые выбухают в область позвоночного канала и, в зависимости от локализации в спинномозговом канале, подразделяются следующим образом:
- медианные – расположенные по центру задней продольной связки;
- парамедианные — расположенные между средней линией задней продольной связки и межпозвонковым отверстием;
- латеральные – выступающие в области межпозвонкового (фораминального отверстия).
- переднебоковые (вентральные), выбухающие в сторону брюшной полости.
По месту локализации различают медианные, парамедианные, латеральные и переднебоковые грыжи
Переднебоковые грыжи встречаются редко ввиду меньшей нагрузки на переднюю часть фиброзного кольца и прочности передней продольной связки, её фиксации к костной ткани позвонков. Задняя продольная связка менее прочная и фиксирована только к дискам. Из заднебоковых грыж чаще всего встречается медианная.
В продольной проекции также могут образовываться грыжи. В этом случае студенистое ядро выпячивается через гиалиновый хрящ в костную ткань тела позвоночника. Такое образование называется грыжей Шморля.
Причины возникновения
Выпячивание диска возникает при повышении внутридискового давления, другим предрасполагающим фактором является ослаблении хрящевых тканей. Гидростатическое давление в диске повышается при высоких нагрузках на позвоночник, хрящевая ткань также страдает от высоких нагрузок и недостатка питания.
Самая высокая нагрузка на позвоночник приходится в положении сидя, ещё выше – при наклоне вниз, поскольку в сидячем положении расслабляется мускулатура, и весь вес торса и головы приходится на позвоночный столб. Сильные, короткие импульсы при ударах, падениях, прыжках, резких скручиваниях торса могут приводить сразу к грыже со сквозным дефектом фиброзного кольца и даже с секвестрацией.
Недостаток движения, нетренированный мышечный корсет приводит к мышечным спазмам, блоку двигательного сегмента, недостатку питания хрящевых тканей, приводящему к дегенеративным процессам. С возрастом замыкательные хрящи позвонков хуже выполняют функции мембраны, питание диска ухудшается, упругость теряется, диск начинает расплющиваться при малейшей нагрузке.
Причиной дегенеративно-дистрофических дископатий могут стать и воспалительные заболевания. Хрящи и костную ткань может поражать туберкулёз (ныне — редко), могут возникать дисциты (воспаления дисков) после проникающих ранений и операций на брюшной полости, воспаления, связанные с аутоиммунными заболеваниями. Причём аутоиммунный процесс может развиваться не только перед образованием грыжи, но и индуцироваться выпадением пульпозного ядра: иммунная система считает его чужеродным образованием.

Сидячая работа — один из факторов развития проблем с позвоночником
Грыжи Шморля образуются при разрежении костных структур, весомую роль в образовании этих грыж играет врождённая предрасположенность.
Факторы риска:
- сидячая работа – за компьютером, водителем автомобиля;
- малоподвижность;
- профессиональный спорт;
- работа, связанная с тяжёлым физическим трудом;
- травмы спины;
- полостные операции;
- проникающие ранения брюшной полости;
- возраст 40-50 лет (в более старшем возрасте позвоночник становится менее подвижным, что уменьшает риск образования грыжи, несмотря на изношенную хрящевую ткань);
- ожирение;
- искривления позвоночника;
- аутоиммунные и обменные заболевания;
- врождённая и наследственная предрасположенность.
Клиническая картина
Симптомы грыж могут значительно варьировать в зависимости от топографической локализации грыжи, её анатомической формы, стадии развития.
Чаще всего грыжи сопровождаются болями – от слабых до интенсивных – в области спины и конечностей. Бессимптомно протекают неосложнённые грыжи Шморля и часто вентральные грыжи, не спаянные с сосудами.
При пролапсе и протрузии диска пациент может ощущать только боль в спине, вызванную сдавлением фиброзного кольца, которое имеет болевую чувствительность. Боль может иррадиировать в бёдра, ягодицы.
При экструзии диска может наблюдаться резкая, интенсивная боль в области поражения и корешковый или спинальный синдром, вызванный компрессией нервных тканей и сопровождающийся неврологическими расстройствами различной степени. Корешковый синдром может быть связан не только с компрессией, но и с воспалительным процессом иммунной этиологии.
Мигрирующие грыжи могут сопровождаться тяжёлым неврологическим дефицитом: параличами конечностей, грубыми нарушениями функций внутренних органов.
Течение заболевания при обострениях
В остром периоде происходит компрессия нервных и хрящевых тканей, связанная с отёчностью и воспалением. Болевой синдром интенсивный, симптомы соответствуют топографическому положению грыжи. Длительность острого периода около недели.
Подострый период длится около трёх недель, воспалённые и повреждённые ткани рубцуются. После этого наступает восстановительный период, длящийся около полугода и завершающийся окончательным рубцеванием диска.
При грыже поясничного отдела
В пояснично-крестцовом отделе грыжи дисков встречаются чаще всего ввиду высокой подвижности позвоночника на этом участке.
Грыжи диска могут препятствовать нормальному кровотоку, передавливая крупные сосуды, образуя с ними спайки. При сдавлении дорсальной грыжей артерии спинно-мозгового конуса могут развиваться тяжёлые нарушения функций тазовых органов.
Спаечный процесс, включающий вентральную грыжу и брюшную аорту, может вызывать функциональные и органические поражения тазовых конечностей ишемического характера.
Поражения пояснично-крестцового отдела имеют следующие симптомы:
- боль в пояснице;
- боль в ногах;
- локальное отсутствие поверхностной чувствительности;
- скованность, блок в пояснице, сопровождающийся невозможностью разогнуться, повернуться в связи с болевым синдромом;
При грыже шейного отдела
При грыжах диска шейного отдела сдавлению могут подвергаться не только нервные ткани – спинномозговые корешки и спинной мозг, — но и позвоночная артерия.

При сдавлении нервных тканей — возникают острые болевые ощущения
Симптомы при сдавлении нервных тканей:
- боли, нарушение чувствительности в шее, дельтовидной мышце, руках;
- отёчность кистей рук с побледнением пальцев, атрофия мышц рук;
- боли в груди, симулирующие сердечную недостаточность;
- спастические парезы ног;
- психоневрологические расстройства (тревожный синдром).
Симптомы при сдавлении позвоночной артерии:
- головная боль, похожая на мигрень (чаще односторонняя, длительная, сопровождающаяся тошнотой и рвотой);
- головокружения, нарушения речи;
- звон в ушах, снижение слуха, чувство заложенности ушей;
- боль и резь в глазах, «туман» и «мушки» перед глазами;
- нарушение глотания;
- признаки вегето-сосудистой дистонии.
При грыже грудного отдела
Грыжи грудного отдела встречаются очень редко, поскольку позвоночник на этом участке относительно малоподвижен ввиду дополнительной фиксации рёберным каркасом. Здесь могут формироваться переднебоковые грыжи. Дорсальные грыжи в этом отделе чаще образуются в нижних двигательных сегментах.
Симптомы грыж грудного отдела:
- боли в груди, имитирующие сердечные заболевания, межрёберную невралгию;
- нарушение поверхностной чувствительности ног и живота;
- парезы ног;
- нарушение выделительных функций: учащённое, непроизвольное мочеиспускание, запоры.
При сдавлении позвоночной артерии на этом уровне – ишемические нарушения в грудных и тазовых конечностях, внутренних органах.
Дископатия на рентгенограмме и МРТ
На рентгенограммах можно увидеть уменьшение щели между позвонками, нередко наличие остеофитов по краям позвонков. Состояние хрящей, наличие компрессии нервной ткани рентген не покажет.
На МРТ можно увидеть уплощённые диски, их дефекты, определить топографическое расположение и анатомическую разновидность грыжи, исключить или подтвердить компрессию спинномозговых корешков и мозга.