Коксоартрозом принято называть дегенеративно-дистрофическое заболевание обусловленное поражением хряща суставной поверхности. Считается, что эта патология — одно из самых распространенных поражений опорно-двигательного аппарата. Поэтому и вопрос о том, как лечить коксартроз тазобедренного сустава, волнует многих.
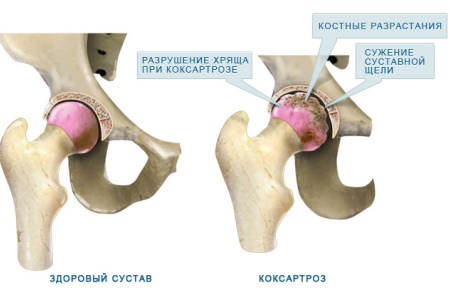
Самая частая причина коксартроза — врожденный подвывих бедра
Тазобедренный сустав — самый крупный сустав в организме, являющийся соединительным приспособлением между бедренной костью и тазом. Сустав имеет форму шаровидного шарнира, в котором круглая головка кости бедра «вложена» в имеющую вид полусферы вертлужную впадину таза. Поверхность кости покрыта прочным эластичным хрящом, который служит амортизатором, обеспечивающим легкое скольжение и предохраняющим кость от разрушения.
Причины развития и стадии
Заболевание может развиваться под влиянием ряда факторов, приводящих к повреждению ткани хряща, вследствие чего разрушается кость.
Особенно часто причинами заболевания становятся:
- Травмы;
- Избыточные физические нагрузки;
- Генетическая предрасположенность;
- Некоторые заболевания.
Принято выделять 3 степени заболевания.
Коксартроз 1 степени проявляется преходящими болями в паховой области, особенно после физических нагрузок, длительного нахождения в вертикальном положении, при резких движениях суставом. После отдыха боль, как правило, стихает. Подвижность сустава на данной стадии еще остается прежней, но на рентгеновском снимке можно различить незначительные костные разрастания.
Коксартроз 2 степени характеризуется появлением интенсивного болевого синдрома, который может возникать даже при незначительных нагрузках. При ходьбе возникает хромота, боли отдают из паховой области во внутреннюю поверхность бедра. Зачастую наблюдается ограниченность в движении, мышечная сила уменьшается.

Боль становится постоянным спутником коксартроза 3 степени
Коксартроз 3 степени сопровождается более выраженными симптомами. Боль становится постоянной и возникает даже от незначительных нагрузок, к примеру, при подъеме по лестнице. Вследствие постоянных болей и ограничения движений в суставе, больным приходится пользоваться тростью. Нередко случается некоторое укорочение ноги из-за перекоса таза и/или позвоночника. Общая двигательная активность значительно снижена.
Диагностика и терапия
Как правило, врач не имеет проблем с постановкой диагноза. Диагностика заболевания включает в себя сбор анамнеза и проведение рентгенологического исследования. В зависимости от имеющейся стадии, на рентгенограмме очень четко выявляются изменения самого сустава, суставной щели, а также бедренной кости.
Задача консервативных методов, лечения коксартроза — увеличение подвижности пациента, ликвидация болевого синдрома, сохранение мышечного функционала. На выбор методики обычно влияет возраст больного, состояние его здоровья и клинические особенности присущие стадии заболевания.
При первой и второй стадиях коксартроза лечение, зачастую, проводят в условиях поликлиники. Основными консервативными методами, принято считать медикаментозную терапию, физиопроцедуры, массаж, а также специальную физкультуру. Особенно эффективно лечит сочетание данных методов, при этом, стратегию лечения вырабатывает врач-ревматолог, он же осуществляет общий контроль.
Как правило, врач, который лечит коксартроз назначает следующие лекарственные препараты: нестероидные противовоспалительные средства, обладающие в том числе и обезболивающими свойствами; сосудорасширяющие препараты, которые улучшают кровоток в пораженных суставах; хондропротекторы стимулирующие поддержание здоровья хряща. Кроме того, применение в процессе лечения мазей, примочек, компрессов помогает улучшить кровообращение, снимает мышечный спазм. Лечение медикаментами обязательно должно сочетаться с методами физиотерапии: электрофорезом, магнитом, ультразвуком и пр. Важной составляющей терапии, которая лечит коксартроз, также считают массаж и ЛФК. В период обострения, какой-то промежуток времени стоит до нуля сократить вертикальные нагрузки (продолжительное пребывание на ногах, прыжки, поднятие тяжестей). Целесообразными будут физические нагрузки, не связанные с вертикальным положением, к примеру, плавание, велотренажер.
Внутрисуставное введение специальных препаратов должен осуществлять только очень опытный врач, однако оно крайне нежелательно, вследствие несоответствия возможных побочных эффектов, потенциальной пользе.
Хирургическое лечение
Операция при коксартрозе может быть назначена в случае отсутствия эффекта консервативных методов или при очень быстром прогрессировании болезни. Кроме того, хирургическое вмешательство выполняют при третьей степени коксартроза, когда необходима полная замена изношенного тазобедренного сустава искусственным (эндопротезирование). Ранее применяемые техники, остеотомия и артродез считаются устаревшими и сегодня практически не применяются.
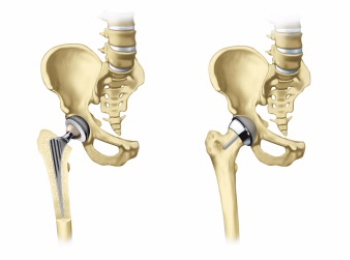
Хирургическое лечение коксартроза заключается в замене сустава на протез
В ходе эндопротезирования, врач заменяет сочленяющиеся суставные поверхности на искусственные (металлические). Между ними помещают специальный вкладыш, который выполняет функции хряща. Материалом изготовления для вкладыша может служить керамика, металл или пластик. В большинстве случаев подобные операции позволяют полностью восстановить функцию сустава.
На данный момент, полную замену сустава считают наиболее эффективным методом, который лечит коксартроз. Сделанные из специальных материалов, современные эндопротезы, имеют очень долгий срок службы и абсолютно совместимы с тканями человеческого организма. Сегодня в распоряжении хирургов имеются специальные протезы с анатомическими большими головками и укороченными ножкам, применение которых дает возможность свести к минимуму повреждения мягких тканей. Кроме того, они позволяют оставить нетронутым запас костной ткани, что весьма актуально в случае возможных операций.
В эндопротезировании применяют минимально инвазивные методики операционного доступа, при которых ни ткани, ни мышцы не разрезают, а лишь «раздвигают». Разрез самой кожи в этом случае составляет только 6-8 см. Все это в значительной степени сокращает сроки восстановления, что дает возможность пациенту, на следующий день после вмешательства ходить полностью опираясь на проперированную ногу.
Послеоперационная реабилитация
При стандартном течении восстановления в послеоперационный период, которым руководит врач-реабилитолог, двигательные функции полностью возвращаются в течение недели. Дополнительная опора, такая как костыли или ходунки, как правило, требуется лишь в качестве психологически поддерживающего фактора, и то далеко не всем. Полное восстановление после эндопротезирования может занимать какой-то срок, что зависит от состояния здоровья пациента, объема проведенного вмешательства, его сложности, прочих показателей и может длиться до 3 месяцев.